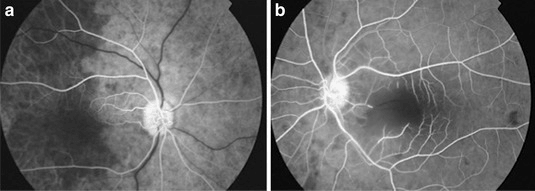
Diabetes can affect vision
In diabetes mellitus, the body does not use and store sugar properly. Diabetes can cause high blood sugar levels, excessive thirst and urination. It can also cause damage to the blood vessels, veins and arteries in the body.
Because diabetes affects the body in the above ways, it can also affect the eyes, causing cataracts, glaucoma, and - most importantly - damage to the vessels of the retina, which is tissue located inside the eye.
What is diabetic retinopathy?
Diabetes has become the epidemic of the 21st century, and patients with diabetic retinopathy will become the most frequent and numerous patients of ophthalmologists in the coming years.
Diabetic retinopathy is a common complication of diabetes and has a prevalence of 33.2% in diabetic patients.
It is the main cause of blindness in the Western world and in Greece.
Most patients who have had diabetes for over 20 years have some form of diabetic retinopathy, and 5.6% of them will develop macular degeneration with macular edema and decreased vision, while 7.9% will develop diabetic retinopathy, a dangerous and potentially irreversible damage to their vision.
Diabetic retinopathy is a condition in which diabetes damages the blood vessels in the retina. The retina is the tissue that lines the inside of the eye. This tissue receives light and helps transmit images to the brain. When the blood vessels in the retina are damaged, they can leak fluid or blood and develop scar tissue.
If this damage is in the center or around the macula, it can cause reduced vision or even distortion of images.
It is believed that patients with poorly controlled diabetes are at 25 times greater risk of blindness than the general population.
The longer the patient has had diabetes, the greater the risk of developing diabetic retinopathy.
Diabetes damages the vessels in the retina and can cause leakage or abnormal growth of vessels (neovascularization).
Approximately 80% of patients who have had diabetes for at least 15 years now suffer from some degree of vascular damage in the retina. Patients with type I diabetes (juvenile diabetes - Insulin-dependent) are the most likely candidates for developing diabetic retinopathy at a younger age. However, even in them, this usually occurs after puberty.
If you suffer from diabetes, it is important to know that today with modern diagnosis and treatment methods, ONLY a small percentage of patients who develop retinopathy experience serious vision problems.
Types of diabetic retinopathy
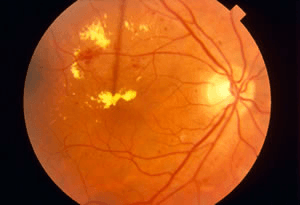
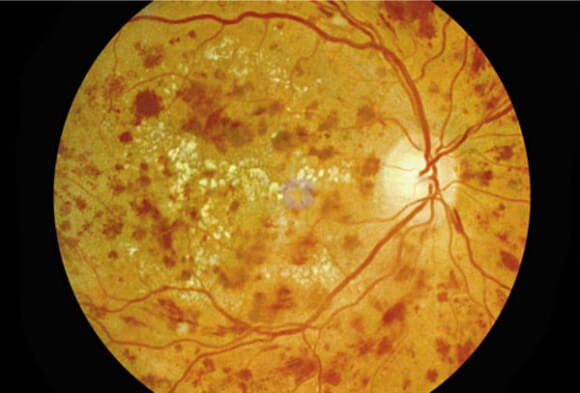
A. Substrate retinopathy is the early stage of diabetic retinopathy. In this stage, the retinal capillaries are damaged, causing tiny amounts of blood or fluid to leak out. The leaking fluid causes swelling in the retina or leads to the formation of deposits called exudates.
At this stage, vision is usually not affected. However, the condition can lead to more vision-threatening stages.
For this reason, retinopathy of prematurity is considered a warning sign.
B. Proliferative retinopathy is the condition in which new, abnormal vessels begin to grow on the surface of the retina.
This abnormal growth of blood vessels is called neovascularization . The new vessels have thinner, more fragile walls and can eventually rupture and bleed. Bleeding into the vitreous [which is the clear, gelatinous substance that fills the inside of the eye — something like egg white] causes blurred vision and very blurry and distorted images.
These abnormal vessels, if not treated early, can develop scar tissue that can exert traction and cause retinal detachment. If this condition is left untreated, the detachment can lead to severe irreversible vision loss and even blindness.
Abnormal blood vessels can also develop around the pupil (on the iris), causing glaucoma from increased pressure inside the eye. This condition is called neovascular glaucoma.
Productive diabetic retinopathy is the most serious and dangerous form of eye damage caused by Diabetes Mellitus.
Productive diabetic retinopathy occurs in up to 20%-30% of diabetics and can cause severe vision loss, even blindness.
What are the symptoms of diabetic retinopathy?
There are usually no symptoms of retinopathy of prematurity, although gradual blurring of vision may occur if macular edema is also present. You may not notice any changes in your vision. An examination by an eye doctor is the only way to find any damage inside your eye.
When the bleeding occurs, your vision suddenly becomes blurry, or it may even be very low. Although there is no pain, proliferative retinopathy is a serious form of the disease and requires immediate medical attention. Pregnancy and high blood pressure can make diabetic retinopathy worse.
How is diabetic retinopathy diagnosed?
The best way to avoid a major deterioration in your eye condition is to have your eyes examined frequently by your ophthalmologist.
Severe retinopathy can be present without any symptoms. Diabetic retinopathy can be improved or stabilized with laser treatment or in combination with injections of a special drug - Lucentis or Eylea or Avastin - into the eye.
Lucentis and Eylea are the only approved medications for intraocular use.
During the examination, Mr. Hatzinikolas observes the inside of the eye using special lenses. The pupils of the eyes will need to be dilated (enlarged) with special drops.
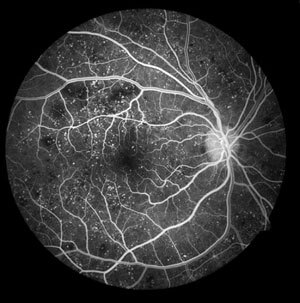
If the ophthalmologist Mr. Hatzinikolas observes diabetic retinopathy, he may request - advise you to undergo a special examination called fluorescein angiography or Optical Coherence Tomography (OCT) to determine whether and in which areas of the retina laser treatment is needed.
Fluorescein angiography (fluorescein angiography) is a test in which the dye fluorescein is injected into a vein in your arm, and the special fluid travels to the vessels of your eye within seconds. Photographs of the fundus of your eye are then taken with a special camera. These photographs reveal damage that is not visible with fundoscopy, such as areas of severely reduced oxygenation of the retina, as well as any signs of vascular leakage.
Optical Coherence Tomography (OCT) is an examination with a special machine that analyzes in great detail (5 μm sections) all the layers of the retina in the area of the macula. This often helps us, in combination with Fluorescein Angiography, to see the extent of the problem, but also to monitor the effectiveness of laser or injection treatment.
How is diabetic retinopathy treated?
At the beginning of the examination, Mr. Hatzinikolas takes your history and takes into account:
- Your age, your medical history, your lifestyle, as well as all the medications you are taking.
In many cases, laser treatment is not necessary, but you will still need to have frequent eye exams.
In other cases, laser treatment is recommended to stop the damage of diabetic retinopathy and to try to improve vision whenever possible or to stop vision deterioration.
Laser intervention:
This procedure is proven to be the most effective treatment for advanced diabetic retinopathy. A bright laser beam is focused on the retina. The laser beams can help stop the leakage from the retinal vessels and thus reduce the swelling of the macula. This is called retinal photocoagulation .
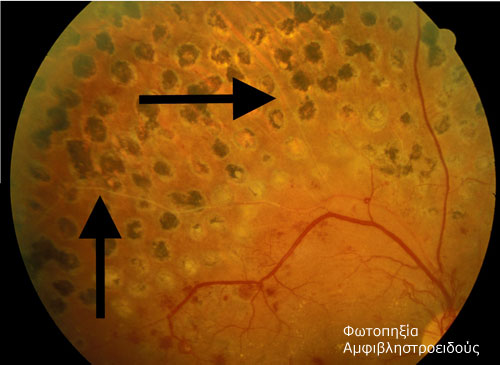
During photocoagulation, the laser is focused on the retina to seal leaks from the vessels and reduce the abnormal growth of new abnormal vessels.
The laser procedure is performed at the office of ophthalmologist Mr. K. Hatzinikolas , while the injections are performed in a (sterile) operating room.
Intravitreal Injections
In some advanced conditions or in cases that do not respond to laser treatment alone, the ophthalmologist Mr. Hatzinikolas may also choose to treat with intravitreal injections of special drugs, which are made inside the eye - and help in the regression of abnormal vessels and in the reduction of macular edema. These injections are the drugs Lucentis / Eylea and Avastin and if necessary, the addition, in some special cases, of cortisone.
Lucentis and Eylea are the only approved medications for intraocular use.
They are high-cost medications but are provided FREE of charge by the patient's health insurance, as long as the patient has undergone fluoroscopy and optical coherence tomography, tests which both prove and reveal the problem.
Mr. Hatzinikolas has been trained in England for the above treatments.
If diabetic retinopathy is detected early, laser treatment can slow or even stop vision loss.
Laser or injections as a combined treatment, even in the most advanced stages of the disease (productive retinopathy), reduce the chances of significant vision loss .
CAUTION: Injections and laser must be performed by a qualified ophthalmologist.
Surgical removal of the vitreous (Vitrectomy):
In advanced cases of productive diabetic retinopathy, and when the eye does NOT respond to laser treatment or injections, or when there is significant bleeding within the eye for more than a month, your ophthalmologist may recommend vitreous excision. This microsurgical procedure is performed by a specialized ophthalmologist. Vitreous excision removes the cloudy vitreous and bleeding, while in most cases an additional laser is also performed.
Approximately 70%-80% of patients who undergo vitrectomy notice an improvement in their vision after the procedure.
In some cases, and if you have non-insulin-dependent diabetes mellitus, the ophthalmologist may wait up to 3 months to see if the hemorrhage clears up on its own before proceeding with surgical removal of the vitreous.
Retinal detachment
If scar tissue, created by advanced and usually neglected diabetic retinopathy, detaches the retina from the back wall, serious vision loss or even blindness can occur unless surgery is performed promptly to correct the retinal detachment.
What is your role in therapy?
Successful treatment of diabetic retinopathy depends on treatment that must be started very early by your ophthalmologist.
But your compliance and attention to medication and diet are very important.
You should:
- Maintain good blood sugar levels, especially Glycated Hemoglobin (below 6.5%)
- Stop smoking IMMEDIATELY
- Properly regulate your blood pressure (130/80 mmHg)
- Eat a good diet.
- Cholesterol below 200 (you may need to take cholesterol-lowering medications as a precaution).
According to a study in the scientific journal American Journal of Clinical Nutrition 2004, May, 79 (5) (865 - 873) it has been found that patients with Type 2 Diabetes Mellitus (Non-insulin-dependent diabetes) when taking vitamin C and E, have a better course and prognosis.
An important indicator of the effectiveness of treatment is not only blood sugar tests, but mainly glycosylated hemoglobin tests , every three or six months (and depending on what your endocrinologist-diabetologist and treating physician recommends).
The risk of developing diabetic retinopathy, as well as how quickly it can progress, depends mainly on blood sugar levels and proper blood pressure control. For example, changes of 1% in glycosylated hemoglobin reduce the risk of developing diabetic retinopathy by one third in patients whose blood pressure is well controlled, compared to those whose blood pressure is not well controlled.
Physical exercise is usually not a problem for patients with retinopathy of prematurity.
Often in patients with active proliferative retinopathy the advice is to limit physical exercise .
Vision loss can be largely prevented.
Diabetic retinopathy can exist without showing any symptoms even in advanced stages.
Early detection of diabetic retinopathy is the best protection against vision loss.
It has been shown by a study that the largest percentage of patients who developed severe diabetic retinopathy had not been examined by an ophthalmologist for more than 2 years.
ALL patients with diabetes should have a complete eye examination by an ophthalmologist at least once a year .
More frequent eye exams may be needed once diabetic retinopathy is diagnosed and as deemed necessary by your ophthalmologist.
With careful monitoring, Mr. Hatzinikolas can begin treatment before vision is affected.
Laser procedures or intraocular injections are very effective treatments for diabetic retinopathy.
If you have any questions or concerns regarding the above, please ask your ophthalmologist, Mr. K. Hatzinikolas.
Ο διαβήτης μπορεί να επηρεάσει την όραση
Στο σακχαρώδη διαβήτη ο οργανισμός δεν χρησιμοποιεί και δεν αποθηκεύει το σάκχαρο με σωστό τρόπο. Ο διαβήτης μπορεί να προκαλέσει υψηλά επίπεδα σακχάρου στο αίμα, εκτεταμένη δίψα και διούρηση. Μπορεί επίσης να προκαλέσει αλλοιώσεις στα αγγεία, τις φλέβες και τις αρτηρίες του σώματος.
Επειδή ο διαβήτης επηρεάζει τον οργανισμό με τους παραπάνω τρόπους μπορεί να προσβάλλει και τα μάτια προκαλώντας καταρράκτη, γλαύκωμα, και -το σημαντικότερο απ ' όλα- βλάβη στα αγγεία του αμφιβληστροειδούς ο οποίος είναι ιστός που βρίσκεται μέσα στο μάτι.
Τι είναι η διαβητική αμφιβληστροειδοπάθεια;
Ο διαβήτης έχει γίνει η επιδημία του 21ου αιώνα και οι ασθενείς με την διαβητική αμφιβληστροειδοπάθεια θα γίνουν οι πιο συχνοί και πιο πολλοί ασθενείς των οφθαλμιάτρων στα επόμενα χρόνια.
Η διαβητική αμφιβληστροειδοπάθεια είναι μια συχνή επιπλοκή του διαβήτη και έχει μια συχνότητα 33.2% στους διαβητικούς ασθενείς.
Είναι η βασική αιτία τύφλωσης στο δυτικό κόσμο και στην Ελλάδα.
Οι περισσότεροι ασθενείς που είχαν διαβήτη για πάνω από 20 χρόνια έχουν κάποια μορφή διαβητικής αμφιβληστροειδοπάθειας και στο 5.6 % από αυτούς θα προσβληθεί η ωχρά κηλίδα με οίδημα ωχράς και μείωση της όρασης τους, ενώ το 7.9% θα αναπτύξει διαβητική αμφιβληστροειδοπάθεια επικίνδυνη και πιθανά μη αναστρέψιμη βλάβη για την όρασή τους.
Η διαβητική αμφιβληστροειδοπάθεια είναι η κατάσταση στην οποία δημιουργούνται αλλοιώσεις από το διαβήτη στα αγγεία του αμφιβληστροειδούς. Ο αμφιβληστροειδής είναι ο ιστός που καλύπτει το εσωτερικό τοίχωμα του ματιού. Αυτός ο ιστός δέχεται το φως και βοηθά στη μεταφορά των εικόνων προς τον εγκέφαλο. Όταν τα αγγεία στον αμφιβληστροειδή υποστούν βλάβη, μπορεί να εμφανίσουν διαρροή υγρού ή αίματος και να αναπτύξουν ουλώδη ιστό.
Εάν αυτή η βλάβη είναι στο κέντρο ή γύρω από την ωχρά κηλίδα μπορεί να προκαλέσει μείωση της όρασης ή και παραμόρφωση των εικόνων.
Πιστεύεται ότι οι ασθενείς με όχι καλά ρυθμισμένο διαβήτη βρίσκονται σε 25 φορές μεγαλύτερο κίνδυνο για τύφλωση απ' ότι ο γενικός πληθυσμός.
Όσο μακρύτερο είναι το διάστημα που πάσχει από διαβήτη ο ασθενής, τόσο μεγαλύτερος είναι και ο κίνδυνος ανάπτυξης της διαβητικής αμφιβληστροειδοπάθειας.
Ο διαβήτης καταστρέφει τα αγγεία στον αμφιβληστροειδή και μπορεί να προκαλέσει διαρροή ή ανώμαλη ανάπτυξη αγγείων (νεοαγγείων).
Περίπου 80% των ασθενών που είχαν διαβήτη για 15 χρόνια τουλάχιστον, πάσχουν σήμερα από κάποιου βαθμού αγγειακή βλάβη στον αμφιβληστροειδή. Οι ασθενείς με διαβήτη τύπου Ι (νεανικός διαβήτης- Ινσουλινοεξαρτώμενος) είναι οι πιο πιθανοί υποψήφιοι για ανάπτυξη διαβητικής αμφιβληστροειδοπάθειας σε μικρότερη ηλικία. Και σε αυτούς όμως αυτό συμβαίνει συνήθως μετά την εφηβεία.
Εάν πάσχετε από διαβήτη, είναι σημαντικό να γνωρίζετε ότι σήμερα με τις σύγχρονες μεθόδους διάγνωσης και θεραπείας, ΜΟΝΟ ένα μικρό ποσοστό ασθενών που αναπτύσσουν αμφιβληστροειδοπάθεια αντιμετωπίζουν σοβαρά προβλήματα όρασης.
Τύποι διαβητικής αμφιβληστροειδοπάθειας
Α. H αμφιβληστροειδοπάθεια υποστρώματος αποτελεί το πρώιμο στάδιο της διαβητικής αμφιβληστροειδοπάθειας. Στο στάδιο αυτό, τα τριχοειδή αγγεία του αμφιβληστροειδούς καταστρέφονται, δημιουργώντας διαρροή μικροσκοπικών ποσοτήτων αίματος ή υγρού. Το υγρό που διαρρέει, δημιουργεί οίδημα στον αμφιβληστροειδή ή οδηγεί στον σχηματισμό ιζημάτων που λέγονται εξιδρώματα.
Στο στάδιο αυτό η όραση δεν επηρεάζεται συνήθως. Ωστόσο η πάθηση μπορεί να οδηγήσει σε περισσότερο απειλητικά για την όραση στάδια.
Για τον λόγο αυτό η αμφιβληστροειδοπάθεια υποστρώματος θεωρείται προειδοποιητικό σημείο.
Σε κάποιες περιπτώσεις το υγρό που διαρρέει, μπορεί να είναι κοντά στην περιοχή της ωχράς κηλίδας, το τμήμα εκείνο του αμφιβληστροειδούς που μας επιτρέπει να βλέπουμε τις λεπτομέρειες στα αντικείμενα και τα χρώματα. Η διαρροή αυτή στην περιοχή της ωχράς λέγεται οίδημα ωχράς κηλίδας - διαβητική ωχροπάθεια. Η ανάγνωση και η εργασία σε κοντινή απόσταση μπορεί να γίνει πιο δύσκολη λόγω αυτής της κατάστασης ή μπορεί να δημιουργηθεί παραμόρφωση των αντικειμένων και των εικόνων.
Β. Η παραγωγική αμφιβληστροειδοπάθεια είναι η κατάσταση κατά την οποία νέα, μη-φυσιολογικά αγγεία αρχίζουν να αναπτύσσονται πάνω στην επιφάνεια του αμφιβληστροειδούς.
Η ανώμαλη αυτή ανάπτυξη αγγείων καλείται νεοαγγείωση. Τα νέα αγγεία έχουν πιο λεπτά και εύθρυπτα τοιχώματα και μπορεί να σπάσουν και να αιμορραγήσουν κάποια στιγμή. Η αιμορραγία μέσα στο υαλοειδές [που είναι η διαυγής, ζελατινοειδής ουσία που γεμίζει το εσωτερικό του ματιού - κάτι σαν το ασπράδι του αυγού] προκαλεί θόλωση της όρασης και πολύ θολές και παραμορφωμένες εικόνες.
Τα μη-φυσιολογικά αυτά αγγεία αν δεν αντιμετωπιστούν έγκαιρα μπορεί να αναπτύξουν ουλώδη ιστό ο οποίος να ασκήσει έλξη και να προκαλέσει αποκόλληση του αμφιβληστροειδούς. Εάν αυτή η κατάσταση αφεθεί χωρίς θεραπεία, η αποκόλληση μπορεί να οδηγήσει σε σοβαρή μη αναστρέψιμη μείωση της όρασης μέχρι και τύφλωση.
Ανώμαλα αγγεία μπορούν επίσης να αναπτυχθούν και γύρω από την κόρη (πάνω στην ίριδα) προκαλώντας γλαύκωμα από αύξηση της πίεσης μέσα στο μάτι. Η κατάσταση αυτή λέγεται νεοαγγειακό γλαύκωμα.
Η παραγωγική διαβητική αμφιβληστροειδοπάθεια αποτελεί την πιο σοβαρή και επικίνδυνη μορφή προσβολής του ματιού από το Σακχαρώδη Διαβήτη.
Η παραγωγική διαβητική αμφιβληστροειδοπάθεια εμφανίζεται μέχρι και σε 20%-30% των διαβητικών και μπορεί να προκαλέσει σοβαρή απώλεια της όρασης, μέχρι και τύφλωση.
Ποια είναι τα συμπτώματα της διαβητικής αμφιβληστροειδοπάθειας;
Συνήθως δεν υπάρχουν συμπτώματα στην αμφιβληστροειδοπάθεια υποστρώματος, παρόλο που μπορεί να παρατηρηθεί σταδιακή θολερότητα της όρασης εάν υπάρχει και οίδημα της ωχράς κηλίδας. Μπορεί να μην παρατηρήσετε αλλαγές στην όρασή σας. Η εξέταση σε οφθαλμίατρο είναι ο μόνος τρόπος για να βρεθούν οι τυχόν βλάβες στο εσωτερικό του ματιού σας.
Όταν συμβεί η αιμορραγία, η όρασή σας γίνεται απότομα θολή, ή μπορεί και να μειωθεί πάρα πολύ. Παρά το γεγονός ότι δεν υπάρχει πόνος, η παραγωγική αμφιβληστροειδοπάθεια αποτελεί σοβαρή μορφή της νόσου και απαιτεί άμεση ιατρική φροντίδα. Η εγκυμοσύνη και η υπέρταση μπορεί να χειροτερέψουν τη διαβητική αμφιβληστροειδοπάθεια.
Πως γίνεται η διάγνωση της διαβητικής αμφιβληστροειδοπάθειας;
Ο καλύτερος τρόπος για να αποφύγετε την μεγάλη επιδείνωση της κατάστασης των ματιών σας, είναι η συχνή εξέτασή σας από τον οφθαλμίατρό σας.
Η αμφιβληστροειδοπάθεια σοβαρής μορφής μπορεί να υπάρχει και χωρίς καθόλου συμπτώματα. Η διαβητική αμφιβληστροειδοπάθεια μπορεί να βελτιωθεί ή να σταθεροποιηθεί με τη θεραπεία με λέιζερ ή και σε συνδυασμό με ενέσεις ειδικού φαρμάκου - Lucentis ή Eylea ή Avastin - μέσα στο μάτι.
Το Lucentis και το Eylea είναι τα μόνα εγκεκριμένα φάρμακα για ενδοφθάλμια χρήση.
Κατά την εξέταση ο κος Χατζηνικόλας παρατηρεί το εσωτερικό του ματιού χρησιμοποιώντας ειδικούς φακούς. Οι κόρες των ματιών θα πρέπει να διασταλούν (να μεγαλώσουν) με ειδικές σταγόνες.
Εάν ο οφθαλμίατρος κος Χατζηνικόλας παρατηρήσει διαβητική αμφιβληστροειδοπάθεια μπορεί να ζητήσει - συμβουλεύσει να κάνετε την ειδική εξέταση που λέγεται φλουροαγγειογραφία ή και Οπτική Τομογραφία Συνοχής (OCT) για να διαπιστώσει εάν και σε ποια σημεία του αμφιβληστροειδούς χρειάζεται να γίνει θεραπεία με λέιζερ.
Η φλουοροαγγειογραφία (αγγειογραφία με φλουοροσκεϊνη) είναι μια εξέταση κατά την οποία σας χορηγείται η χρωστική φλουοροσκεϊνη με τη μορφή ένεσης στη φλέβα του χεριού και το ειδικό αυτό υγρό σε μερικά δευτερόλεπτα φτάνει στα αγγεία του ματιού. Τότε λαμβάνονται φωτογραφίες του βυθού του ματιού σας με μία ειδική φωτογραφική μηχανή. Οι φωτογραφίες αυτές αναδεικνύουν βλάβες που δεν φαίνονται με την βυθοσκόπηση, όπως είναι οι περιοχές με πολύ μειωμένη οξυγόνωση του αμφιβληστροειδούς, αλλά και τα σημεία τυχόν διαρροής των αγγείων.
Η Οπτική Τομογραφία Συνοχής (OCT), είναι μια εξέταση με ειδικό μηχάνημα που αναλύει με πολύ μεγάλη λεπτομέρεια (τομές μεγέθους 5 μm) όλα τα στρώματα του αμφιβληστροειδούς στην περιοχή της ωχράς κηλίδας. Αυτό μας βοηθάει πολλές φορές και σε συνδυασμό με την Φλουοροαγγειογραφία να δούμε την έκταση του προβλήματος, αλλά και να παρακολουθήσουμε την αποτελεσματικότητα της θεραπείας με λέιζερ ή με τις ενέσεις.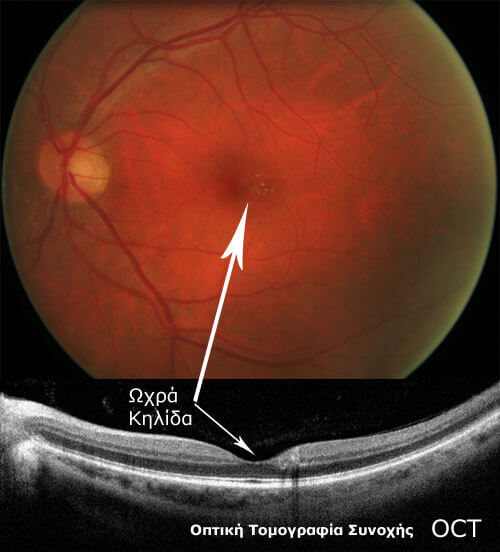
Πως αντιμετωπίζεται η διαβητική αμφιβληστροειδοπάθεια;
Ο κος Χατζηνικόλας στην αρχή της εξέτασης παίρνει το ιστορικό σας και λαμβάνει υπ ’ όψιν του:
- Την ηλικία σας, το ιατρικό ιστορικό σας, τον τρόπο ζωής σας καθώς και όλα τα φάρμακα που παίρνετε.
Σε πολλές περιπτώσεις η θεραπεία με λέιζερ δεν είναι απαραίτητη, αλλά θα χρειαστεί να εξακολουθήσετε να κάνετε συχνές οφθαλμολογικές εξετάσεις.
Σε άλλες περιπτώσεις συνιστάται θεραπεία με λέιζερ για να σταματήσει η βλάβη της διαβητικής αμφιβληστροειδοπάθειας και να γίνει προσπάθεια για να βελτιωθεί η όραση όποτε αυτό είναι εφικτό ή να σταματήσει η επιδείνωση της όρασης.
Επέμβαση με ακτίνες λέιζερ:
Η επέμβαση αυτή είναι αποδεδειγμένα η πιο αποτελεσματική θεραπεία της προχωρημένης διαβητικής αμφιβληστροειδοπάθειας. Μια φωτεινή ακτίνα λέιζερ εστιάζεται επάνω στον αμφιβληστροειδή. Οι ακτίνες λέιζερ μπορούν να βοηθήσουν στο σταμάτημα της διαρροής από τα αγγεία του αμφιβληστροειδούς και έτσι να μειωθεί το οίδημα της ωχράς. Αυτό ονομάζεται φωτοπηξία αμφιβληστροειδούς.

Κατά τη φωτοπηξία, το λέιζερ εστιάζεται επάνω στον αμφιβληστροειδή για να σφραγίσει τις διαρροές από τα αγγεία και να ελαττώσει την ανώμαλη ανάπτυξη νέων μη-φυσιολογικών αγγείων.
Η επέμβαση με λέιζερ γίνεται στο ιατρείο του οφθαλμίατρου κου Κ. Χατζηνικόλα, ενώ οι ενέσεις γίνονται σε χώρο χειρουργείου (αποστειρωμένο).
Ενδοϋαλοειδικές Ενέσεις
Σε μερικές προχωρημένες καταστάσεις ή και σε περιπτώσεις που δεν ανταποκρίνονται στη θεραπεία μόνομε λέιζερ, μπορεί ο οφθαλμίατρος κος Χατζηνικόλας να επιλέξει θεραπεία και με ενδοϋαλοειδικές ενέσεις ειδικών φαρμάκων, οι οποίες γίνονται μέσα στο μάτι - και βοηθούν στην υποστροφή των μη-φυσιολογικών αγγείων αλλά και στη μείωση του οιδήματος της ωχράς κηλίδας. Οι ενέσεις αυτές είναι τα φάρμακα Lucentis / Eylea και Avastin και αν χρειάζεται και προσθήκη, σε μερικές ειδικές περιπτώσεις, κορτιζόνης.
Το Lucentis και το Eylea είναι τα μόνα εγκεκριμένα φάρμακα για ενδοφθάλμια χρήση.
Είναι φάρμακα υψηλού κόστους αλλά χορηγούνται ΔΩΡΕΑΝ από το ταμείο του ασθενούς, αρκεί ο ασθενής να έχει κάνει φλουοροαγγειογραφία και οπτική τομογραφία συνοχής, εξετάσεις οι οποίες και αποδεικνύουν και αποκαλύπτουν το πρόβλημα.
Ο κος Χατζηνικόλας έχει εκπαιδευθεί στην Αγγλία για τις παραπάνω θεραπείες.
Εάν η διαβητική αμφιβληστροειδοπάθεια ανιχνευθεί πρώιμα, η θεραπεία με λέιζερ μπορεί να επιβραδύνει ή και να σταματήσει την μείωση της όρασης.
Το λέιζερ ή και οι ενέσεις σαν συνδυασμένη θεραπεία ακόμα και στα πιο προχωρημένα στάδια της νόσου (παραγωγική αμφιβληστροειδοπάθεια), ελαττώνουν τις πιθανότητες της μεγάλης μείωσης της όρασης.
ΠΡΟΣΟΧΗ: Οι ενέσεις και το λέϊζερ πρέπει να γίνονται απο εξειδικευμένο οφθαλμίατρο.
Χειρουργική αφαίρεση του υαλοειδούς (Υαλοειδεκτομή):
Σε προχωρημένες περιπτώσεις παραγωγικής διαβητικής αμφιβληστροειδοπάθειας, και όταν το μάτι ΔΕΝ ανταποκρίνεται στη θεραπεία με laser ούτε και στις ενέσεις, ή όταν υπάρχει μεγάλη αιμορραγία μέσα στο μάτι, για περισσότερο από ένα μήνα, ο οφθαλμίατρος σας, μπορεί να προτείνει την αφαίρεση του υαλοειδούς. Αυτή η μικροχειρουργική επέμβαση πραγματοποιείται από εξειδικευμένο οφθαλμίατρο. Η αφαίρεση του υαλοειδούς απομακρύνει το θολό υαλοειδές και την αιμορραγία, ενώ ταυτόχρονα στις περισσότερες περιπτώσεις γίνεται και πρόσθετο λέιζερ.
Περίπ ου 70%-80% των ασθενών που υπεβλήθησαν σε αφαίρεση του υαλοειδούς παρατηρούν βελτίωση της όρασης τους μετά την επέμβαση.
Σε ορισμένες περιπτώσεις και εάν έχετε μη-ινσουλινοεξαρτώμενο Σακχαρώδη διαβήτη, ο οφθαλμίατρος μπορεί να περιμένει μέχρι και 3 μήνες για να δει εάν η αιμορραγία καθαρίζει από μόνη της, προτού προχωρήσει σε χειρουργική αφαίρεση του υαλοειδούς.
Αποκόλληση του αμφιβληστροειδούς
Εάν ο ουλώδης ιστός, που δημιουργείται από την προχωρημένη και συνήθως παραμελημένη διαβητική αμφιβληστροειδοπάθεια, αποκολλήσει τον αμφιβληστροειδή από το οπίσθιο τοίχωμα, μπορεί να εμφανιστεί σοβαρή απώλεια της όρασης ή ακόμα και τύφλωση εκτός εάν έγκαιρα πραγματοποιηθεί επέμβαση για την διόρθωση της αποκόλλησης του αμφιβληστροειδούς.
Ποιος είναι ο δικός σας ρόλος στη θεραπεία;
Η επιτυχής αντιμετώπιση της διαβητικής αμφιβληστροειδοπάθειας εξαρτάται από τη θεραπεία που πρέπει να αρχίσει πολύ νωρίς από τον οφθαλμίατρό σας.
Αλλά η συμμόρφωση και η προσοχή σας σε φάρμακα και δίαιτα είναι πολύ σημαντικές.
Θα πρέπει:
- Να διατηρείτε σε καλά επίπεδα το σάκχαρο σας, και ειδικά την Γλυκοζηλιωμένη Αιμοσφαιρίνη (κάτω από 6.5 %)
- Να σταματήσετε το κάπνισμα ΑΜΕΣΑ
- Να γίνεται σωστή ρύθμιση της αρτηριακή σας πίεσης (130/80 mmHg)
- Να κάνετε καλή διατροφή.
- Χοληστερίνη κάτω απο 200 (ίσως χρειαστεί να πάρετε φάρμακα για μείωση της χοληστερίνης προληπτικά).
Σύμφωνα με μια μελέτη στο επιστημονικό περιοδικό American Journal of Clinical Nutrition 2004, May, 79 (5) (865 - 873) έχει βρεθεί ότι οι ασθενείς με Σακχαρώδη Διαβήτη Τύπου 2 (Μη ινσουλινο - εξαρτώμενος Σ.Δ) όταν παίρνουν βιταμίνη C και E, έχουν καλύτερη πορεία και πρόγνωση.
Σημαντικός δείκτης της αποτελεσματικότητας της θεραπείας δεν είναι μόνο οι εξετάσεις σακχάρου αλλά κυρίως της γλυκοζηλιωμένης αιμοσφαιρίνης, ανά τρίμηνο ή εξάμηνο (και ανάλογα με το τι σας προτείνει ο ενδοκρινολόγος-διαβητολόγος και θεράπων ιατρός σας).
Ο κίνδυνος ανάπτυξης διαβητικής αμφιβληστροειδοπάθειας καθώς και το πόσο γρήγορα αυτή μπορεί να εξελίσσεται, εξαρτάται κυρίως από τα επίπεδα σακχάρου του αίματος αλλά και τη σωστή ρύθμιση της αρτηριακής πίεσης. Για παράδειγμα: αλλαγές της τάξης του 1 % στη γλυκοζηλιωμένη αιμοσφαιρίνη, μειώνουν τον κίνδυνο ανάπτυξης διαβητικής αμφιβληστροειδοπάθειας κατά ένα τρίτο στους ασθενείς που είχαν καλά ρυθμισμένη την αρτηριακή τους πίεση, σε σχέση με εκείνους που δεν είχαν καλά ρυθμισμένη αρτηριακή πίεση.
Η σωματική άσκηση συνήθως δεν αποτελεί πρόβλημα για τους ασθενείς με αμφιβληστροειδοπάθεια υποστρώματος.
Συχνά σε ασθενείς με ενεργό παραγωγική αμφιβληστροειδοπάθεια η συμβουλή είναι να περιοριστεί η σωματική άσκηση.
Η απώλεια της όρασης μπορεί σε μεγάλο βαθμό να προληφθεί.
Η διαβητική αμφιβληστροειδοπάθεια μπορεί να υπάρχει χωρίς να εμφανίζει καθόλου συμπτώματα ακόμα και σε προχωρημένα στάδια.
Η πρώιμη ανίχνευση της διαβητικής αμφιβληστροειδοπάθειας αποτελεί την καλύτερη προστασία ενάντια στην απώλεια της όρασης.
Έχει αποδειχθεί με μελέτη, ότι το μεγαλύτερο ποσοστό των ασθενών που εμφάνισαν σοβαρή διαβητική αμφιβληστροειδοπάθεια, δεν είχαν εξεταστεί από οφθαλμίατρο για περισσότερο από 2 χρόνια.
ΟΛΟΙ οι ασθενείς με διαβήτη πρέπει να κάνουν μια πλήρη οφθαλμολογική εξέταση από οφθαλμίατρο τουλάχιστον μία φορά το χρόνο.
Συχνότερες οφθαλμολογικές εξετάσεις μπορεί να χρειαστούν από τη στιγμή που θα διαγνωσθεί διαβητική αμφιβληστροειδοπάθεια και εφ’όσον το κρίνει ο οφθαλμίατρος σας.
Με προσεκτική παρακολούθηση ο κος Χατζηνικόλας μπορεί να αρχίσει θεραπεία προτού προσβληθεί η όραση.
Οι επεμβάσεις με λέιζερ ή και οι ενδοβόλβιες ενέσεις αποτελούν πολύ αποτελεσματική αντιμετώπιση της διαβητικής αμφιβληστροειδοπάθειας.
Εάν έχετε κάποιες ερωτήσεις και απορίες σχετικά με τα παραπάνω, παρακαλώ ρωτήστε τον οφθαλμίατρο σας, κο Κ. Χατζηνικόλα.

Konstantinos G. Hatzinikolas, MD
- Ophthalmologist Surgeon
- Specialised in Great Britain
- Specialised in the treatment of Diabetic Retinopathy and Age-Related Macular Degeneration (Newcastle University Hospital - England)